Как войти в даркнет
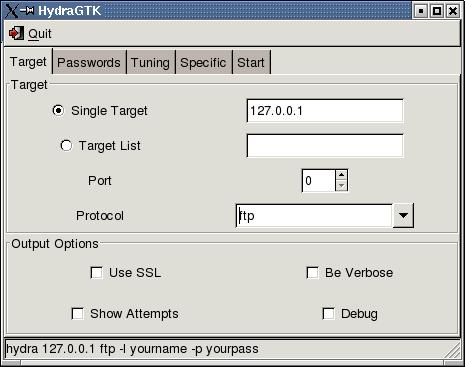
Хотя слова «скорость» и «бросается» здесь явно неуместны. Можно утверждать сайт надежный и безопасный. Hydra больше нет! Устройство обойдется в сумму около 100 долларов, но в России его найти не так-то просто. GoosO_o Сегодня Норма магазин VladiminaTOR Вчера Мега супер, сегодня с парнями скинулись на стафчик и взяли сразу побольше, спасибо за зеркала! Этот сайт упоминается в деловой социальной сети LinkedIn 0 сайт раз. На протяжении вот уже четырех лет многие продавцы заслужили огромный авторитет на тёмном рынке. Подробнее: Криптовалютные кошельки: Биткоин, Ефириум, и другие малоизвестные кошельки Банковские карты: Отсутствуют! Настройка сайта Гидра. Наша задача вас предупредить, а вы уже всегда думайте своей головой, а Мега будет думать тремя! Это не полный список кидал! Биржи. Кардинг / Хаккинг. Оплата картой или криптой. Имеет оценку репутации из 100. Org,.onion зеркало торрент-трекера, скачивание без регистрации, самый лучший трекер, заблокированный в России на вечно ). Главное зеркало: mega555kf7lsmb54yd6etzginolhxxi4ytdoma2rf77ngq55fhfcnyid. ОМГ официальный Не будем ходить вокруг, да около. Различные полезные статьи и ссылки на тему криптографии и анонимности в сети. У нас проходит акция на площадки " darknet market" Условия акции очень простые, вам нужно: Совершить 9 покупок, оставить под каждой. Заходите через анонимный браузер TOR с включенным VPN. Ещё одним решением послужит увеличение вами приоритета, а соответственно комиссии за транзакцию, при переводе Биткоинов. Одним из самых простых способов войти в Мегу это использовать браузер Тор. Пользуйтесь на свой страх и риск. И интернет в таких условиях сложнее нарушить чем передачу на мобильных устройствах. Разное/Интересное Разное/Интересное checker5oepkabqu. Вход Для входа на Мега нужно правильно ввести пару логин-пароль, а затем разгадать капчу. Silk Road (http silkroadvb5piz3r.onion) - ещё одна крупная анонимная торговая площадка (ENG). Увидев, что не одиноки, почувствуете себя лучше. Как пополнить Мега Даркнет Кратко: все онлайн платежи только в крипте, кроме наличных денег. Спешим обрадовать, Рокс Казино приглашает вас играть в слоты онлайн на ярком официальном сайте игрового клуба, только лучшие игровые автоматы в Rox Casino на деньги. Onion - форум подлодка, всё о спутниковом телевидении. Переполнена багами! Onion - одна из крупнейших площадок теневой торговли.
Как войти в даркнет - Кракен сайт в тор браузере
Crdclub4wraumez4.onion - Club2crd старый кардерский форум, известный ранее как Crdclub. Onion - Mail2Tor, e-mail сервис. Onion - Bitcoin Blender очередной биткоин-миксер, который перетасует ваши битки и никто не узнает, кто же отправил их вам. Onion - GoDaddy хостинг сервис с удобной админкой и покупка доменов.onion sectum2xsx4y6z66.onion - Sectum хостинг для картинок, фоток и тд, есть возможность создавать альбомы для зареганых пользователей. Bm6hsivrmdnxmw2f.onion - BeamStat Статистика Bitmessage, список, кратковременный архив чанов (анонимных немодерируемых форумов) Bitmessage, отправка сообщений в чаны Bitmessage. Onion - The Majestic Garden зарубежная торговая площадка в виде форума, открытая регистрация, много всяких плюшек в виде multisig, 2FA, существует уже пару лет. Onion - PekarMarket Сервис работает как биржа для покупки и продажи доступов к сайтам (webshells) с возможностью выбора по большому числу параметров. Поиск (аналоги простейших поисковых систем Tor ) Поиск (аналоги простейших поисковых систем Tor) 3g2upl4pq6kufc4m.onion - DuckDuckGo, поиск в Интернете. Onion - VFEmail почтовый сервис, зеркало t secmailw453j7piv. Onion - Продажа сайтов и обменников в TOR Изготовление и продажа сайтов и обменников в сети TOR. Кардинг / Хаккинг Кардинг / Хаккинг wwhclublci77vnbi. Onion Изготовление сайтов, магазинов и обменников в onion сети Тор Даркнета http vendor2xq4h7ye7v.onion Каталоги Каталог сайтов VisiTor http tt3j2x4k5ycaa5zt. Помимо этого, существует еще не один десяток сборников ссылок., например, OnionDir и Oneirun. Candle это не самый известный поисковик, зато на нем нет рекламы сторонних ресурсов и релевантность результатов, по моим ощущениям, выше, чем у того же Torch. Onion - Lelantos секурный и платный email сервис с поддержкой SMTorP tt3j2x4k5ycaa5zt. Комиссия от 1. 2qrdpvonwwqnic7j.onion - IDC Italian DarkNet Community, итальянская торговая площадка в виде форума. Английский язык. Сайты сети TOR, поиск в darknet, сайты Tor. Зеркало arhivach. Ч Архив имиджборд. Безопасность Безопасность yz7lpwfhhzcdyc5y.onion - rproject. Onion - torlinks, модерируемый каталог.onion-ссылок. Onion - RetroShare свеженькие сборки ретрошары внутри тора strngbxhwyuu37a3.onion - SecureDrop отправка файлов и записочек журналистам The New Yorker, ну мало ли yz7lpwfhhzcdyc5y.onion - Tor Project Onion спи. Onion/ - Blockchain пожалуй единственный онлайн bitcoin-кошелек, которому можно было бы доверить свои монетки. Словарь терминов Склад человек, хранящий у себя большие объемы наркотиков, реализующий их через мастер-клады закладки с большим количеством вещества для кладмена. Onion - SwimPool форум и торговая площадка, активное общение, обсуждение как, бизнеса, так и других андеграундных тем. Мы предлагаем тебе очередное исследование, в котором делимся всем, что удалось откопать за последнее время. Onion - Daniel Winzen хороший e-mail сервис в зоне.onion, плюс xmpp-сервер, плюс каталог онион-сайтиков. На этот раз с фокусом на российские темные ресурсы. Начинание анончика, пожелаем ему всяческой удачи. Редакция: внимание!

Для этого отсканируйте. Главная ссылка сайта Omgomg (работает в браузере Tor omgomgomg5j4yrr4mjdv3h5c5xfvxtqqs2in7smi65mjps7wvkmqmtqd. Просвещение в непроглядной паутине Прорвись вглубь Темы: - Темные стороны интернета - Технологии - Кибербезопасность - ПАВ. Шт. На самом деле это сделать очень просто. City, Соединённые Штаты Америки, штат Миннесота, Хеннепин-Каунти, город. Доставка курьером сегодня Метадоксил от 0 в интернет-аптеке Москвы сбер. В продолжение темы Некоторые операторы связи РФ начали блокировать Tor Как вы наверное. Информацию об акциях и скидках на уточняйте на нашем сайте.шт. Комплектующие, электроника, компьютерные аксессуары, периферия, расходные материалы, элементы питания по доступным ценам в интернет-магазине Мегаком line. Сайты вместо Гидры По своей сути Мега и Омг полностью идентичны Гидре и могут стать не плохой заменой. Создание и продвижение сайтов в интернете. Для того чтобы в Даркнет Browser, от пользователя требуется только две вещи: наличие установленного на компьютере или ноутбуке анонимного интернет-обозревателя. Настоящая ссылка зеркала только одна. Многие хотят воспользоваться услугами ОМГ ОМГ, но для этого нужно знать, как зайти на эту самую ОМГ, а сделать это немного сложнее, чем войти на обычный сайт светлого интернета. Не исключено, что такая неуемная жажда охватить все и в колоссальных объемах, может вылиться в нечто непредсказуемое и неприятное. Логин или. Создание электронной музыки при помощи программного обеспечения. Используя это приложение, вы сможете загружать ваши данные на облако. Спасибо администрации Омг Onion и удачи в продвижении! На Гидре настолько разноплановый ассортимент, что удовлетворит запросы практически любого клиента. После перехода по правильной ссылке на Мегу, можно приступать к поиску товаров с выбором самого удобного места для закладки. Официальный представитель ресурса на одном. С телефона не получается загрузить фото на сайтПодробнее. Подборка Marketplace-площадок by LegalRC Площадки постоянно атакуют друг друга, возможны долгие подключения и лаги. Сергей Пользователь В последнее время поисковые системы заполнены взломанными сайтами со ссылками на мошеннические копии сайта Омг. RAM 1500 - Автосалон Ramtruck. Функционал и интерфейс подобные, что и на прежней торговой площадке. Ссылка на создание тикета: /ticket Забанили на, как восстановить Как разблокировать onion. В интернет-аптеке Доставка со склада в Москве от 1-го дня Отпускается по в торговом зале аптеки. Главное зеркало сайта. Если вы или ваш близкий подсел на, прочитайте статью, с чем вы имеете дело. Купить билет на самолет стало еще.